Спермограмма: для чего нужна, тонкости проведения

Репродуктивная способность мужчины является фактором, обеспечивающим не только возможность наступления беременности у женщины, но и определяет то, насколько здоровым и полноценным будет будущее потомство. Способность мужского организма к репродукции во многом заложена на генетическом уровне, однако улучшить или ухудшить ее состояние человек может осознанно. Дело в том, что физиологическое продуцирование гормонов и половых клеток в мужском организме напрямую зависит от склонности к вредным привычкам, качественного питания, а также активности в ведении образа жизни. Тем семейным парам, в которых длительное время не рождаются дети, необходимо обратить внимание не только на проблемы здоровья женщины, но и определить степень мужского здоровья.
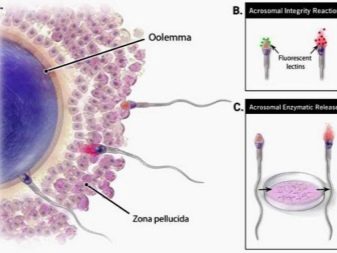
Мужская фертильность, то есть способность к оплодотворению, зависит от качества продуцируемой спермы, поэтому для того, чтобы определить ее свойства, производят ряд специальных медицинских обследований, одним из которых является спермограмма.
Особенности
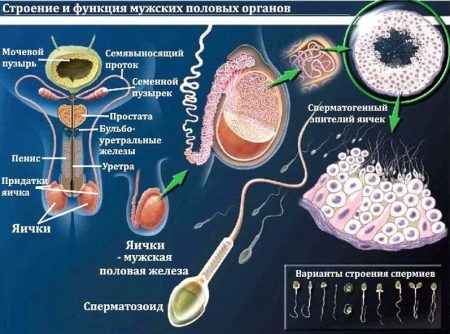
Сперма – это такое мутное и вязкое вещество, которое состоит из компонентов секреторной деятельности половых желез мужского организма. Сперма состоит из семенной жидкости, вырабатываемой семенными пузырьками и предстательной железой, а также форменных элементов, называемых сперматозоидами. Они составляют всего лишь 5-6 процентов от общего объема спермы и являются объектом изучения спермограммы.
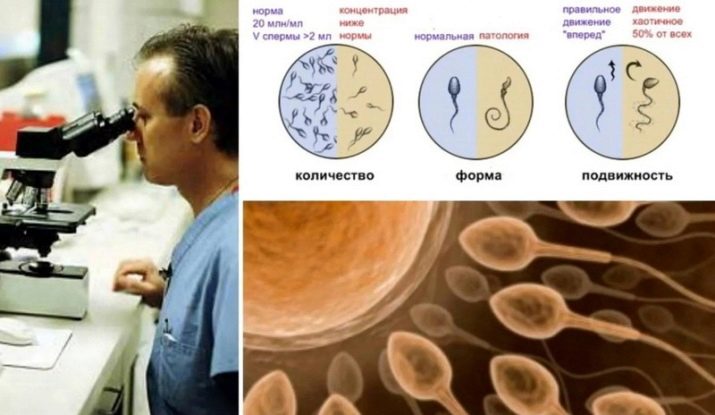
Спермограммой называется анализ мужского эякулята (спермы), который показывает способность форменных элементов (сперматозоидов) к оплодотворению. Любая спермограмма подразумевает рассмотрение макро- и микроскопических характеристик исследуемого материала. При макроскопическом рассмотрении определяется количественный показатель полученной спермы, цвет материала, скорость реакции разжижения, вязкость и кислотно-щелочная среда эякулята.
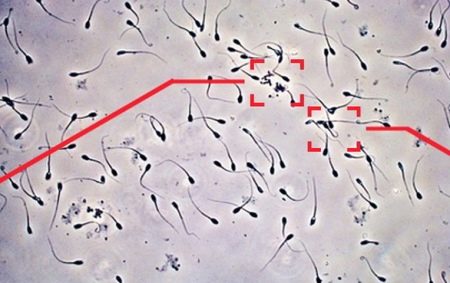
Микроскопическое исследование покажет количественное содержание мужских половых клеток, их подвижность, морфологическое строение, а также определит наличие лейкоцитов, эритроцитов и число еще юных, незрелых сперматозоидов, которые появляются в процессе сперматогенеза.
Виды
Для того чтобы выявить и устранить причины бесплодия, мужчина проходит различные виды анализа спермы, помогающие проверить, в чем конкретно заключается проблема его неспособности к оплодотворению. Исследование спермы современная медицина проводит различными методами. В каждом случае врач-репродуктолог подбирает именно тот необходимый набор диагностических процедур, который поможет собрать наиболее точную и исчерпывающую информацию о проблемах, связанных со сперматогенезом. Различают следующие виды исследования спермы:
- Базовая спермограмма, выполняемая по общепринятым стандартам ВОЗ (Всемирной Организации Здравоохранения) и оценивающая общий процесс сперматогенеза с точки зрения биохимического анализа.
- Спермограмма по Крюгеру – это морфологический анализ мужских половых клеток, который позволяет определить количество и качество сперматозоидов нормального физиологического строения против клеток с аномальным развитием.
- Электронная микроскопия спермы (ЭМИС) – метод позволяет выявить отклонения в строении мужских половых клеток, которые происходят в организме мужчины на генном уровне. К анализу прибегают в том случае, когда на базовой спермограмме обнаружена сниженная двигательная активность спермиев и выявлено большое количество атипичных экземпляров по морфологическим признакам.
- Фрагментация ДНК спермы (Tunel) – анализ информирует о том генетическом наборе, который будет передан будущему ребенку через мужские половые клетки. Этот метод позволит с большой точностью определить все патологические процессы и наследственные заболевания, передающиеся потомству по мужской линии. Нередко эту методику назначают мужчинам, имеющим патологию семенных канатиков, а также при длительных воспалительных заболеваниях половой и мочевыделительной системы.
- MAR-тестирование выявляет наличие аутоиммунного фактора, ведущего к бесплодию. С помощью теста можно обнаружить наличие антител, которые вырабатываются организмом ввиду аутоиммунной агрессии на собственные сперматозоиды. Такая патология встречается крайне редко, но когда стоит вопрос о выявлении причин бесплодия, она часто рекомендуется к проведению.
- Тест на уровень акрозина в сперме – определяет степень возможности зачатия и принятия сперматозоида маткой. Регулируется этот процесс с помощью белка, называемого акрозин, который находится в составе спермы. Повышенные показатели содержания акрозина в сперме при явной сниженной двигательной активности сперматозоидов являются фактором, который способствует возможности внедрения малоподвижных спермиев в женскую яйцеклетку через ее мембранную оболочку и слизь, которая находится в области шейки матки. Уровень акрозина в эякуляте дает информацию о возможности благополучного процесса оплодотворения.
Совокупность различных видов исследования спермы находит отражение в так называемом сводном анализе – карте фертильности. Этот сводный анализ определяет уровень мужского здоровья, возможности мужчины к оплодотворению, а также дает информацию о том, насколько здоровым будет его потомство.
Показания к назначению
Спермограмма – достаточно информативный метод диагностирования мужской фертильности. Назначают ее проведение в следующих случаях:
- Когда в течение 1-3 лет при условии регулярной половой жизни и отсутствии использования противозачаточных средств в паре детородного возраста у женщины не наступает беременность.
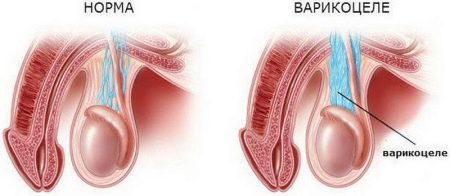
- В случае, когда мужчина перенес травму органов малого таза, подвергался воздействию рентгеновскими лучами либо ионизирующей радиации, перенес инфекционные заболевания либо венерические болезни, у мужчины выявлена врожденная патология репродуктивных органов либо это могут быть патологические процессы, возникшие по тем или иным причинам (например, варикоцеле).
- Перед проведением процедуры экстракорпорального метода оплодотворения проверяют качественные характеристики мужского эякулята.
- С профилактической целью для своевременной диагностики и лечения патологий репродуктивной системы мужского организма.
- Перед сдачей спермы в качестве донора.
Проведение спермограммы необходимо для получения полноценной консультации и получения врачебной помощи в вопросах, связанных с мужским здоровьем и способностью к репродукции. Данный анализ является отправной точкой для начала выявления причин мужского бесплодия. Полученные результаты влияют на тактику лечения мужчины и методов оплодотворения женщины в бесплодной паре.
Подготовка к сдаче
Для того чтобы результаты спермограммы были наиболее точными и достоверными, к сдаче спермы на анализ, мужчина, как правило, заранее готовится. Существуют определенные правила такой подготовки, четко соблюдать которые необходимо. Дело в том, что определенные обстоятельства, воздействующие на мужчин, могут значительно исказить истинную картину спермы. В целом, эти факторы можно поделить на внешние и внутренние.
К внешним причинам относят температурные условия, при которых собиралась сперма для анализа, а также чистота рук и стерильность емкости для анализа. Внутренние причины гораздо разнообразнее – на состав спермы оказывает влияние общее самочувствие и показатели здоровья, состав ежедневного пищевого рациона, наличие вредных привычек и даже воздействие неблагоприятной экологии окружающей среды.
Основные принципы подготовки к проведению спермограммы:
- Сбалансированное питание – для того чтобы количество вырабатываемой спермы было достаточным, а подвижность спермиев могла стать максимальной, за 7-10 дней до начала проведения анализа необходимо придерживаться здорового и сбалансированного питания. Требуется воздерживаться от употребления специй, трав и пряностей, а также убрать из рациона соленые, копченые и маринованные продукты и любые консервы. Исключить прием кофе, черного чая, синтетических газированных напитков. Не употреблять жареную пищу, исключить фастфуд. Пищевой рацион должен включать в себя молочные продукты, нежирные сорта мяса, рыбу, птицу, а также большое количество овощей, фруктов. Можно использовать злаки и орехи.
- Исключение вредных пристрастий – как минимум за три месяца до начала планирования беременности либо проведения спермограммы мужчине необходимо полностью исключить прием алкоголя, табакокурения и наркотических веществ. Доказано, что алкогольные напитки способствуют тому, что эякулят становится жидким, а количество живых и подвижных спермиев в его составе значительно снижено. Кроме того, алкоголь и наркотические вещества приводят к мутационным изменениям сперматозоидов и эта мутация передается потомству на генетическом уровне, в результате чего рождаются дети с врожденными аномалиями и генетическими заболеваниями.
Не менее 3-х месяцев необходимо организму для того, чтобы весь состав спермы обновился в результате сперматогенеза. Если от табакокурения отказаться не представляется возможным, необходимо максимально снизить количество употребляемых сигарет.
- Половое воздержание – трое суток как минимум. Если не соблюдать эту норму, то количество спермы, отправляемой на анализ, будет снижено, а ее состав будет жидким (значит, и количество спермиев будет снижено). Если процесс воздержания превысит 4-6 дней, то это также негативно скажется на результатах анализа – сперма будет слишком густой, между сперматозоидами будет наблюдаться слипание, а количество живых и подвижных клеток будет сокращено.
- Исключение медикаментозных препаратов – после приема курса антибиотиков перед сдачей спермы на анализ должно пройти как минимум три недели. В том случае, когда мужчина принимал гормональные лекарственные средства, пауза перед анализом должна составлять не меньше одного месяца. Обезболивающие и противовоспалительные препараты следует прекратить принимать за 10-14 суток до проведения спермограммы. Такой же период следует выдержать и после приема противосудорожных или психотропных медикаментозных средств.
Если у мужчины нет возможности исключить прием указанных препаратов и он проходит курс лечения, то спермограмму проводят только после окончания этого курса и по прошествии необходимого количества времени, нужного для полного выведения лекарственных веществ из организма.
- Соблюдение температурного режима – за 10 дней перед проведением исследования спермы необходимо отказаться от посещения бани или сауны, а также исключить воздействие на организм высоких температур. При чрезмерном нагревании репродуктивных мужских органов происходит активная гибель подвижных спермиев и по этой причине ухудшаются показатели спермограммы. Такое отрицательное воздействие на качество спермы может оказать даже подогрев сидений в автотранспорте.
- Дозированная психологическая и физическая активность – перед сдачей анализа за 3-5 дней следует избегать чрезмерных физических и эмоциональных нагрузок. Желательно исключить стрессовые ситуации, работу в ночное время с тем, чтобы была возможность соблюдать режим сна и отдыха. Даже чрезмерное увлечение спортом может снизить качество спермы, поэтому перед обследованием спортивный зал посещать не рекомендуется, а экстремальный вид спорта тем более противопоказан.
- Исключить механические раздражители – перед сдачей спермограммы за 3-5 дней необходимо отказаться от механических исследований предстательной железы, а также не проводить сеансы массажа простаты. Под воздействием механических раздражителей в предстательной железе активизируется вырабатывание жидкости, которая попадает в сперму и разжижает ее. Кроме того, необходимо исключить различные травмы репродуктивных органов – при их наличии проведение анализа придется перенести на более благоприятное время.
При соблюдении данных рекомендаций результаты спермограммы будут максимально приближены к вашей физиологической норме, что поможет врачу-репродуктологу достоверно оценить существующую на момент обследования ситуацию и ваши шансы к оплодотворению.
Как проводится?
В различных лечебных учреждениях требования к способу сдачи спермы на анализ могут быть двух вариантов – либо материал собирается в стенах медучреждения, либо пациенты доставляют и сдают его в лабораторию самостоятельно.
При сдаче спермограммы в медицинском учреждении эякулят собирается в стерильный контейнер путем мастурбации. Для этого мужчине отводится специальное помещение, где он может помыть руки и осуществить процедуру получения биоматериала. После того как сперма собрана, она попадает в лабораторию, где сразу делают ее исследование. Именно этот метод рекомендован для сбора спермы Всемирной Организацией Здравоохранения.
Если же процедура сбора материала производится в домашних условиях, сбор эякулята может проводиться либо в стерильный контейнер, либо в презерватив, не обработанный смазочным покрытием, которое способно разрушать сперматозоиды. Далее материал нужно доставить на анализ в лабораторию не позднее одного часа с момента его сбора. При транспортировке спермы необходимо помнить, что ее сохранность зависит от температуры окружающей среды – она должна быть равной температуре человеческого тела – 36,6 градусов.
При сборе спермы для проведения анализа важно соблюдать необходимые гигиенические требования – руки и область наружных половых органов необходимо вымыть с применением моющего средства. В стерильный контейнер материал нужно собирать аккуратно, стараясь не касаться его внутренних стенок. Важно собрать все количество вырабатываемого эякулята без потерь – в противном случае анализ будет недостоверным и его придется переделать.
Расшифровка
При расшифровке полученных результатов спермограммы специалисты используют определенные термины, которые едины для всех медицинских учреждений и повсеместно приняты к использованию Всемирной Организацией Здравоохранения:
- нормозооспермия – состояние спермы, соответствующее значениям эталонной нормы;
- аспермия – полное отсутствие спермы;
- олигоспермия – количественный показатель доставленного эякулята меньше физиологической нормы его продуцирования;
- азооспермия – речь идет об эякуляте, где нет ни зрелых, ни молодых половых клеток;
- криптозооспермия – количество сперматозоидов настолько низкое, что с трудом обнаруживается;
- астенозооспермия – двигательная способность спермиев ниже нормальных показателей;
- акинозооспермия – речь идет о полном отсутствии подвижности спермиев;
- олигозооспермия – численное содержание спермиев в эякуляте ниже уровня нормальных показателей;
- тератозооспермия – количество морфологически здоровых спермиев ниже нормы;
- некрозооспермия – в эякуляте нет живых спермиев, но обнаруживаются погибшие клетки;
- гематоспермия – кровь присутствует в сперме в виде эритроцитарных клеток;
- лейкоцитоспермия – количество лейкоцитов выше уровня нормы.
При обнаружении сочетанной патологии некоторые термины принято объединять в одно слово – например, «олиготератозооспермия», «астенотератозооспермия».
Нормативные показатели
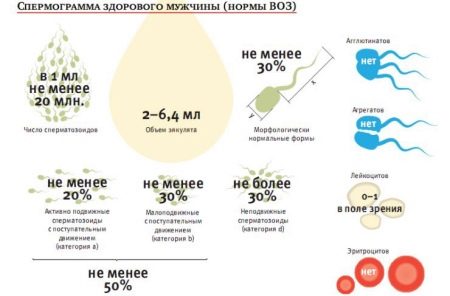
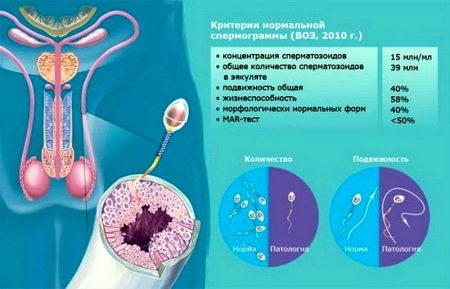
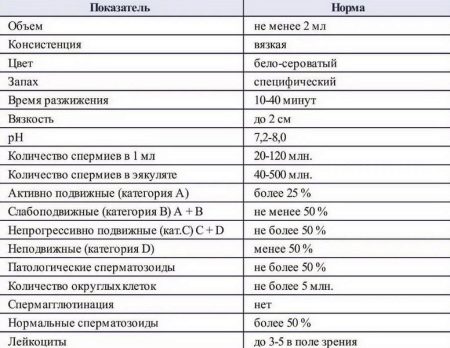
Всемирная Организация Здравоохранения в 2010 году пересмотрела ранее существовавшие нормативные показатели анализа семенной жидкости в связи усовершенствованием методик проведения исследований этого биоматериала. Согласно новым принятым стандартам, показателями нормы считаются:
- количественный показатель – от 1,5 миллилитров и выше;
- численность спермиев – от 39 миллионов и выше;
- концентрация сперматозоидов в 1 миллилитре исследуемого материала – от 15 миллионов и выше;
- общий показатель числа подвижных спермиев – от 4% процентов и выше;
- общий показатель числа спермиев с прогрессивным движением – от 32% и выше;
- общий показатель жизнеспособности сперматозоидов – от 58% и выше;
- Общий показатель спермиев с нормальной морфологией – от 4% и более.
Помимо указанных показателей, проверка семенной жидкости проводится также и по другим параметрам:
- Скорость разжижения семенной жидкости и ее вязкость – в норме эякулят способен превратиться из вязкого состояния в жидкое за период времени, равный от 15 до 60 минут. В том случае, когда по прошествии указанного срока сперма не стала жидкой означает, что разжижаться она неспособна вообще. Для проведения дальнейшего исследования не разжижающийся эякулят разжижают с использованием ферментативных протеолитических компонентов.
- Кислотно-щелочная реакция эякулята – в норме этот показатель, по данным ВОЗ, должен составлять не ниже 7,2. Здоровый мужчина, как правило, имеет показания pH реакции в диапазоне от 7,7 до 8,0.
Цветовой показатель семенной жидкости для диагностики не имеет большого значения, поэтому тест спремограммы содержит эту информацию, скорее, как традиционный показатель. Хорошие характеристики у спермы могут быть при любом ее цветовом оттенке – от белого до сероватого. Однако розовые и желтые тона окраски эякулята говорят о том, что имеется определенный воспалительный процесс или дефект целостности тканей в репродуктивных органах.
Изменение окраски спермы может быть проходящим – например, после травмирования ситуация нормализуется уже через несколько дней и показатели теста приходят в норму. По этой причине сразу после травмы проходить тест нельзя. Но бывают и ситуации длительного сохранения неблагоприятных для сперматогенеза причин, по которым картина спермограммы далека от идеала.
Так, например, при варикоцеле ситуация требует оперативного лечения и определенного реабилитации – только после этого можно ожидать улучшения показателей спермограммы.
Возможные нарушения
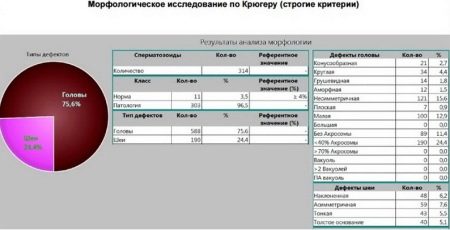
Показателем того, что у мужчины диагностируется бесплодие, чаще всего является патология морфологического строения сперматозоидов. Чем больше количественный состав спермиев, имеющих патологические формы, тем больше снижается вероятность естественного оплодотворения и рождения полноценного потомства.
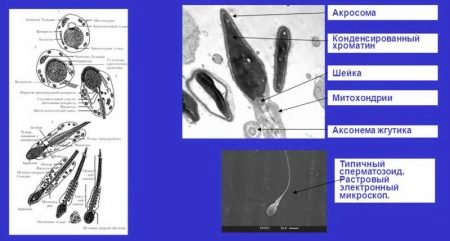
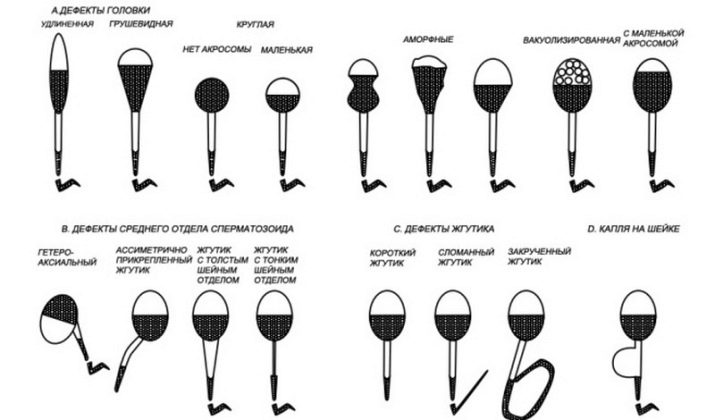
Различают следующие патологии морфологического строения сперматозоида:
- несимметричное положение акросомы и участка соединения тела спермия с его головной частью;
- полное отсутствие акросомы у спермия;
- аномальное количество головных либо хвостовых частей – два хвоста или две головки;
- аномальные размеры головной части спермия – либо слишком маленькие, либо слишком большие головки;
- аномальные формы строения головной части сперматозоида – круглые, в виде груши, в виде конуса либо неправильной формы;
- в строении головной части спермия цитоплазма превышает свои нормальные размеры либо полностью отсутствует;
- между головной и средней частью тела мужской половой клетки существует угол, превышающий 90 градусов;
- неравномерная толщина протяженности у средней и/или хвостовой части спермия;
- жгутик, с помощью которого спермием осуществляются поступательные движения, имеет недостаточную длину, расположен под углом либо закручен;
- в головной части клетки обнаруживаются вакуоли;
- аномальное строение спермия, выраженное в увеличении или уменьшении нормальных размеров его частей.
На аномальное развитие мужских половых клеток могут влиять генетическая предрасположенность, травмы, заболевания, инфекции. Патологические изменения могут быть в одном из перечисленных вариантов, но, как правило, они встречаются в комбинациях друг с другом.
Заключение об обратимости обнаруженных неблагоприятных процессов сперматогенеза может дать только врач на основании дополнительных методов обследования.
Помимо морфологических нарушений в строении мужских половых клеток, может встречаться и другая патология спермы, которая носит название спермагглютинация. Данный термин подразумевает склеивание сперматозоидов между собой.
Однако необходимо отличать агглютинацию от агрегации, при которой склеивание спермиев происходит из-за большого количества вязкой слизи в составе эякулята и патологией не является. При процессе агглютинации спермии склеиваются специфично – головка к головке, хвост к хвосту. Таких участков склеенных спермиев, как правило, обнаруживается немного, тогда как при агрегации образуются большие комки из склеенных клеток.
Еще одной причиной снижения мужской фертильности является наличие в сперме лейкоцитов, что является свидетельством развития воспалительных процессов в предстательной железе. Нормой допускается содержание в сперме одного миллиона лейкоцитов в расчете на один миллилитр исследуемого материала. Если число лейкоцитов будет выше нормы – это говорит о лейкоцитоспермии. Обнаружение лейкоцитов является важным моментов в диагностике причин, вызвавших состояние азооспермии.
Как улучшить?
Если на спермограмме обнаружена патология спермы, врачи-репродуктологи порекомендуют мужчине пройти определенный курс мероприятий, который будет направлен на то, чтобы устранить причины, вызвавшие эти проблемы. С помощью терапевтических мер воздействия у мужчины нормализуется гормональный уровень, устраняются заболевания, передающиеся половым путем, а также лечатся болезни инфекционной этиологии.
К хирургическим мерам прибегают в крайних случаях, когда терапевтические методы лечения бессильны, например, при варикоцеле.
Отзывы специалистов свидетельствуют о том, что после проведенного оперативного вмешательства качество спермы улучшается – у сперматозоидов повышается двигательная активность, а кроме того, это дает возможность увеличить объем продуцируемого эякулята.
Помимо терапевтического и хирургического методов лечения, мужчине рекомендуют принимать витаминно-минеральные комплексы с содержанием цинка, селена, фолиевой кислоты, аскорбиновой кислоты – эти компоненты улучшают состав спермы и являются мощными антиоксидантами. Кроме того, эффективны при нарушении мужской фертильности и препараты, тонизирующие организм – экстракт элеутерококка, жень-шень, корень девясила. Эти препараты улучшают иммунные силы организма и на их фоне терапевтические курсы лечения проходят наиболее эффективно.
Чтобы улучшить показатели спермограммы, мужчине рекомендуют прекратить курение, а также употребление алкогольных и наркотических средств. Эти продукты не только ухудшают фертильность, но и разрушительно действуют на весь организм в целом. Для продуцирования полноценного эякулята, необходимого для оплодотворения, мужчине нужно вести правильный образ жизни – регулярно заниматься спортом, соблюдать режим сна и бодрствования, исключить прием вредной пищи, снизить стрессовые ситуации. Людям, чья профессиональная деятельность связана с работой во вредных условиях или с ночным графиком, следует задуматься о смене сферы деятельности, так как эти факторы значительно снижают качественные показатели спермы, а значит – и мужскую фертильность.
Немалую роль играет и то, какое белье предпочитает носить мужчина. Доказано, что тесное синтетическое белье отрицательно воздействует на мужские половые органы и репродуктивную систему в целом.
Для нормального сперматогенеза лучше всего выбирать свободные хлопковые модели, которые не препятствуют кровообращению и не создают застойных явлений в органах малого таза.
Даже в самых сложных случаях у пары, желающей стать родителями, есть шансы этого достичь. Современная медицина сейчас обладает возможностью искусственного экстракорпорального оплодотворения (ЭКО). Этот способ обладает очень высокой результативностью, так как для оплодотворения женской яйцеклетки от мужчины нужен всего лишь один полноценный сперматозоид, получить который в подавляющем большинстве ситуаций не составляет труда.
О том, как правильно сдать спермограмму, смотрите в следующем видео.